من ويكيبيديا، الموسوعة الحرة
طعم مجازة الشريان التاجي

عملية طعم مجازة الشريان التاجي
معلومات عامة
من أنواع مجازة وعائية، وجراحة مجازة
الاستعمالات مرض القلب التاجي
التاريخ
سُمي باسم الشريان الإكليلي
وصفها المصدر مدلاين بلس
طعم مجازة الشريان التاجي

عملية طعم مجازة الشريان التاجي
معلومات عامة
من أنواع مجازة وعائية، وجراحة مجازة
الاستعمالات مرض القلب التاجي
التاريخ
سُمي باسم الشريان الإكليلي
وصفها المصدر مدلاين بلس
طعم مجازة الشريان التاجي الجراحية أو طعم مجازة الشريان التاجي (بالإنجليزية: Coronary artery bypass surgery) أو (بالإنجليزية: coronary artery bypass graft) وتُعرف بالمُختصر CABG. هي تقنية جراحية صممت لعلاج الذبحة الصدرية (نوبة قلبية) وتقليل الموت الناتج عن أمراض الشرايين التاجية.
محتويات
1 نبذة تاريخية
2 المصطلح العلمي
3 أسباب العمل الجراحي
4 التحضيرات للعملية الجراحية
5 سير العملية
6 المخاطر العامة للعمليات الجراحية
7 المخاطر الخاصة بالمجازة التاجية
8 العلاج بعد اجراء العملية
9 المضاعفات
10 معرض صور
11 انظر أيضا
12 مراجع
13 وصلات إضافية
نبذة تاريخية
تم اجراء أول عملية جراحية من هذا النوع في العام 1960 في الولايات المتحدة الأمريكية.
المصطلح العلميCoronary Bypass العمليّة الجراحيّة التي تهدف إلى التخلص من الذبحة الصدريّة والتقليل من خطر الوفاة الناتج عن أمراض الشريان التاجي وذلك عن طريق الاستعانة بالشرايين والأوردة في انحاء الجسم المختلفة لترقيع الشريان التاجي لتجنب التضيّق الناتج عن التصلب الشرياني --- وبالتالي تحسين التدفق الدموي للدورة الدمويّة التاجيّة التي تُغذي عضلة القلب. تُجرى هذه العمليّة عادة بضمان توقف عضلة القلب بالاستعانة بالمجازة القلبيّة الرئويّة.
أسباب العمل الجراحي
قد يتراكم رواسب الكوليسترول داخل الشرايين التاجية فتشكل "لويحة" تؤدي إلى تضيق الشرايين.
لا تسمح الشرايين المتضيقة بمرور كمية كافية من الدم، فتنقص كمية الدم المتدفق. وقد يؤدي هذا النقص إلى النوبات القلبية.
لا تسمح الشرايين المتضيقة بمرور كمية كافية من الدم، فتنقص كمية الدم المتدفق. وقد يؤدي هذا النقص إلى النوبات القلبية.
تسبب النوبات القلبية تموت جزء من عضلة القلب فيضعف أداؤه في ضخ الدم. وإذا كان الضعف شديداُ فقد يؤدي إلى الموت.
تهدف جراحة المجازة التاجية إلى تحسين امتدادات الدم التي تصل إلى الشرايين التاجية، والمسؤولة بدورها عن تزويد الدم إلى عضلة القلب لتعمل بشكل سليم.
= داعية الاستعمال الأكثر شيوعا لإجراء هذه العملية هي الإصابة بالتصلب العصيدي (Atherosclerosis)، والتي يحدث بها تضيق أو انسداد في أحد الشرايين، الأمر الذي يخل بتدفق الدم السليم.
يحدث هذا الانسداد نتيجة لتراكم وكبر حجم اللويحة العصيدية (atheromatous) (plaque)، والتي تتكون بالأساس من خلايا التهابية، دهنيات وعوامل تخثر الدم.
هدف المجازة التاجية هو التخفيف من الام الصدر (ذبحة صدرية-angina)، تحسين اداء القلب واحيانا انقاذ حياة الشخص، في حال وجود انسداد يضر بمنطقة واسعة من القلب، والذي لا يمكن التغلب عليه بطرق اخرى.
اثناء المجازة التاجية، يقوم الجراح بالتجاوز عن المنطقة الضيقة أو المسدودة بواسطة وعاء دموي، حيث يقوم بربط المنطقة المصابة بوعاء دموي سليم، والذي يمكنه توصيل الدم الأكسجين إلى عضلة القلب بشكل سليم.
أثناء اجراء العملية، يتم دعم جسم المريض بواسطة جهاز قلب-رئة، والذي يعمل كمضخة خارجية لدم المريض، من اجل اكسدة وتنظيف الدم من المواد السامة، اثناء ربط الأوعية الدموية السليمة للاوعية المصابة في قلب المريض.
التحضيرات للعملية الجراحية
قبل القيام بالعملية الجراحية يتم إرسال المريض لاجراء مجموعة فحوصات مثل:
1-العدّ الدموي الشامل (CBC)،
2-كيمياء الدم، تخثر الدم،
3-وظائف الكلى والكبد،
4-تصوير الصدر بالأشعة السينية،
5-فحص القلب بواسطة الأمواج فوق الصوتية من أجل تقييم أداء القلب،
6-كما ويتم القيام بقثطرة قلبية مسبقة (من أجل تأكيد وجود وتشخيص جميع الانسدادات والتضييقات التي لا يمكن معالجتها بواسطة القثطرة).
يتم اجراء تخدير عام قبل البدء بعملية المجازة التاجية.
يجب استشارة الطبيب بخصوص الأدوية التي يجب التوقف عن تناولها قبل العملية.
= يمنع شرب الكحول قبل 48 ساعة وينبغي على المريض ان يصوم بشكل كامل لمدة 8 ساعات قبل العملية.
سير العملية
بعد اجراء تطهير شامل للصدر، يتم احداث شق مركزي طويل في الصدر على طول عظمة القص (sternum). بعد ذلك، يتم فصل العظمة من اجل التمكن من الوصول إلى جميع الأعضاء في الصدر.
في المرحلة الثانية يتم استبدال عمل قلب ورئتي المريض بواسطة جهاز قلبي-رئوي اصطناعي، وذلك للحفاظ على دورة دموية سليمة اثناء العملية، والتي لا تكون عبر الصدر (وذلك لكي يتمكن الجراحون من العمل بمكان جراحي واضح ونظيف).
يتم اجراء المجازة القلبية الرئوية (cardiopulmonary bypass) عن طريق منع عبور الدم في الاوعية الدموية الرئيسية (الشريان الابهر (aorta)، اوردة الرئة وغيرها)، وتحويله إلى الماكنة، وذلك من اجل تزويد الاوكسجين وتنظيف الدم من المواد السامة، لفترة زمنية قصيرة.
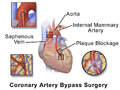
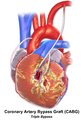
عندما يكون القلب المتبرع به جاهزا، يقوم الجراح بفتح غشاء التامور (Pericardium-الغشاء الخارجي للقلب)، بعد تحديد مكان الوعاء الدموي المسدود، يتم تحديد الوعاء الدموي المختار من اجل اجراء المجازة- غالبا ما يتم استخدام اوعية دموية اخرى من الصدر نظرا لقربها النسبي، الشرايين الصدرية الغائرة-arteries) (Internal thoracic)). في حالات اخرى يمكن استخدام اوعية دموية من اليد أو الرجل (مثل الوريد الصافن -saphenous vein).
بعد ذلك، تتم ازاحة الاوعية الدموية المختارة واخاطتها إلى الاوعية الدموية المسدودة في القلب، مما يمكن من تجاوز الانسدادات وتحسين جريان الدم القلبي.
في النهاية يتم توجيه دم المريض مجددا من الماكنة إلى الجسم. يتم اغلاق غشاء القلب واخاطة الصدر مجددا.
= يتم وضع انبوب نزح أو عدة انابيب في الصدر من اجل نزح السوائل والدم المتبقية في النسيج. يتم وضع ضمادة كبيرة على الشق الجراحي.
المخاطر العامة للعمليات الجراحية
تعتبر هذه الجراحة آمنة جداً، ولكن لها عدة مخاطر ومضاعفات. بالرغم من أن هذه المخاطر نادرة إلا أنه قد تقع، لذا على المرضى أن يتعرفوا عليها في حال حصولها. إن معرفة المرضى بهذه المضاعفات تساعد الطبيب على اكتشافها مبكراً.
تشمل المخاطر والمضاعفات المخاطر التي ترتبط بالتخدير، والمخاطر المشتركة مع أي عملية جراحية أخرى مهما كان نوعها.
ومن المخاطر التي ترتبط بالتخدير وإعادة توجيه الدم إلى مكنة المجازة أثناء الجراحة: اضطراب النظم (ضربات القلب غير المنتظمة)، والتهاب الرئتين، والفشل الكلوي، وتشكل الخثرات الدموية في الطرفين السفليين، والسكتة الدماغية والموت.
سوف يناقش أخصائي التخدير أو الجراح مع المرضى هذه المخاطر بالتفصيل.
قد تتكون خثرات الدم في الطرفين السفليين. تظهر هذه الأعراض بعد الجراحة بعدة أيام عادة، فتتورم الساق، وقد تصبح مؤلمة.
قد تنفصل هذه الخثرات من الطرفين السفليين، وتنتقل إلى الرئتين، فتسبب ضيقاً في التنفس، وألماً في الصدر، وقد تؤدي إلى الموت. أحيانا قد يضيق التنفس فجأة وبدون أي إنذار.
لذا فإن من الضروري جداَ أن يخبر المرضى أطباءهم بحدوث أي عرَض من هذه الأعراض فور حدوثها.
إن نهوضك من الفراش بعد الجراحة بفترة قصيرة يحد من خطر الإصابة بخثرات الدم في الساقين.
لهذه الجراحة مخاطر تشترك فيها مع جراحات أخرى. وتشمل: أولا، العدوى، على المستوى العميق أو على المستوى السطحي. إذ قد تشمل حالات العدوى هذه الشقوق الجراحية في الصدر وفي الساقين. أما حالات العدوى العميقة فتشمل عظمة الصدر، وقد تتطلب معالجة حالات العدوى العميقة إعطاء المضادات الحيوية لفترة طويلة، كما قد تتطلب المعالجة الجراحية.
ثانيا: النزف من الشقوق الجراحية أثناء العملية أو بعدها. ولكنه المريض قد يحتاج إلى نقل الدم.
ثالثا: ندبات جلدية مؤلمة أو مشوهة في مكان الشقوق الجراحية.
رابعا :دوى في الجرح الناتج عن العملية – غالبا ما تكون سطحية ويتم علاجها بشكل موضعي، ولكن احيانا يمكن ان تحدث عدوى أكثر خطورة في الانسجة الموجودة تحت الجلد وحتى في عظمة الصدر، والذي يوجب فتح الشق من جديد من اجل ازالة البقايا الجرثومية.
نزيف- وخاصة في منطقة العملية الجراحية كنتيجة للرضح الموضعي للنسيج. يمكن ان يحدث النزيف فورا بعد العملية الجراحية، وحتى 24 ساعة بعد العملية وفي حالات نادرة جدا يمكن ان يظهر نزيف بعد عدة اسابيع أو أشهر. يحدث النزيف كنتيجة لحدوث تمزق ونزف من الاوعية الدموية الصغيرة أو الكبيرة، أو كنتيجة لارتباط غير سليم للاوعية الدموية.
في الحالات التي يحدث بها نزيف كبير، فانه هنالك حاجة لاجراء تصريف اضافي. إذا ادى النزيف إلى فقدان كمية كبيرة من الدم قد يلزم ذلك، اجراء عملية جراحية اضافية لوقف النزيف من الوعاء الدموي.
ندوب- تتعلق طريقة شفاء الندوب بنجاعة قطوب الجراحة وبالوراثة. ليست هنالك وسيلة لتنبؤ طريقة شفاء الندوب بعد العملية.
مخاطر التخدير- غالبا ما تكون ظواهر تتعلق بفرط التحسس للادوية المخدرة (استجابة ارجية). في بعض الحالات النادرة يمكن ان يحدث هبوط شديد في ضغط الدم (صدمة تاقية (anaphylactic shock)).
المخاطر الخاصة بالمجازة التاجية
حدوثضرر في الاوعية الدموية القلبية الكبيرة - بسبب استعمال الات حادة.
حدوث ضرر في مبنى القلب – الصمامات، العضلة أو الغشاء.
اضطرابات في نظم القلب– نظرا للتلامس القريب مع الياف عضلة القلب.
فشل كلوي حاد– لدى المرضى الذين يكون وضعهم الصحي سيئا، والذين يعانون من عدة امراض، نظرا للنقص النسبي بامدادات الدم اثناء اجراء العملية.
العلاج بعد اجراء العملية
بعد انهاء عملية الزرع، يمكث المريض في وحدة العناية المركزة للإنعاش والإشراف عليه لمدة 1-3 ايام. وبعد ذلك يمكث في القسم لمدة 10-14 يوم اضافي.
احيانا يتم إضافة جهاز خارجي لتنظيم ضربات القلب اثناء العملية الجراحية، والذي يساعد القلب الجديد بوظيفته الكهربائية في الايام الاولى، حتى ينتظم نبض القلب.
بالإضافة إلى ذلك، يتم اعطاء مضادات حيوية لمنع الإصابة بالعدوى، وسوائل للحفاظ على ضغط الدم بعد العملية.
غالبا ما يتم اعطاء المريض مسكنات للالم عن طريق الوريد.
يتم ازالة الضمادة والقطوب من الشق الجراحي بعد اسبوع- اسبوعين من العملية. يتم إخراج انابيب النزح حسب الحاجة ووفقا لكمية السوائل والنزيف التي يتم نزحها.
في جميع الحالات التي يظهر بها ارتفاع مفاجئ في درحة حرارة الجسم، هبوط ضغط الدم، ضيق تنفس، احتباس البول، نزيف شديد أو الام غير محتملة بعد اجراء المجازة التاجية، يجب اعلام الطبيب.
الانتعاش والعودة لمزاولة العمل بشكل طبيعي بعد اجراء المجازة التاجية يتم بشكل تدريجي. ولكن اثبتت هذه العملية قدرتها على زيادة متوسط العمر المتوقع أكثر من توسيع الاوعية الدموية بواساطة القثطرة وادخال دعامة (stent) عند المرضى الذين توجد لديهم داعية ملائمة لاجراء العملية.
المضاعفات
تعتبر هذه الجراحة آمنة جداً، ولكن لها عدة مخاطر ومضاعفات. بالرغم من أن هذه المخاطر نادرة إلا أنه قد تقع، لذا على المرضى أن يتعرفوا عليها في حال حصولها. إن معرفة المرضى بهذه المضاعفات تساعد الطبيب على اكتشافها مبكراً.
تشمل المخاطر والمضاعفات المخاطر التي ترتبط بالتخدير، والمخاطر المشتركة مع أي عملية جراحية أخرى مهما كان نوعها.
ومن المخاطر التي ترتبط بالتخدير وإعادة توجيه الدم إلى مكنة المجازة أثناء الجراحة: اضطراب النظم (ضربات القلب غير المنتظمة)، والتهاب الرئتين، والفشل الكلوي، وتشكل الخثرات الدموية في الطرفين السفليين، والسكتة الدماغية والموت.
سوف يناقش أخصائي التخدير أو الجراح مع المرضى هذه المخاطر بالتفصيل.
قد تتكون خثرات الدم في الطرفين السفليين.
= تظهر هذه الأعراض بعد الجراحة بعدة أيام عادة، فتتورم الساق، وقد تصبح مؤلمة.
قد تنفصل هذه الخثرات من الطرفين السفليين، وتنتقل إلى الرئتين، فتسبب ضيقاً في التنفس، وألماً في الصدر، وقد تؤدي إلى الموت. أحيانا قد يضيق التنفس فجأة وبدون أي إنذار.
قد تنفصل هذه الخثرات من الطرفين السفليين، وتنتقل إلى الرئتين، فتسبب ضيقاً في التنفس، وألماً في الصدر، وقد تؤدي إلى الموت. أحيانا قد يضيق التنفس فجأة وبدون أي إنذار.
لذا فإن من الضروري جداَ أن يخبر المرضى أطباءهم بحدوث أي عرَض من هذه الأعراض فور حدوثها.
إن نهوضك من الفراش بعد الجراحة بفترة قصيرة يحد من خطر الإصابة بخثرات الدم في الساقين.
لهذه الجراحة مخاطر تشترك فيها مع جراحات أخرى. وتشمل: أولا، العدوى، على المستوى العميق أو على المستوى السطحي. إذ قد تشمل حالات العدوى هذه الشقوق الجراحية في الصدر وفي الساقين. أما حالات العدوى العميقة فتشمل عظمة الصدر، وقد تتطلب معالجة حالات العدوى العميقة إعطاء المضادات الحيوية لفترة طويلة، كما قد تتطلب المعالجة الجراحية.
ثانيا، النزف من الشقوق الجراحية أثناء العملية أو بعدها. ولكنه المريض قد يحتاج إلى نقل الدم.
ثالثا، ندبات جلدية مؤلمة أو مشوهة في مكان الشقوق الجراحية.
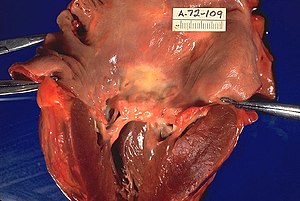
معرض صور
-------------------------
----------------------
-------------------------

انظر أيضا
الشرايين التاجية.

انظر أيضا
الشرايين التاجية.