تغير الصمام
من ويكيبيديا، الموسوعة الحرة اذهب إلى التنقل اذهب إلى البحث
تغير الصمام

معلومات عامة
من أنواع جراحة القلب
تغير الصمام(بالإنجليزية: Valve replacement)
من ويكيبيديا، الموسوعة الحرة اذهب إلى التنقل اذهب إلى البحث
تغير الصمام

معلومات عامة
من أنواع جراحة القلب
تغير الصمام(بالإنجليزية: Valve replacement)
أو استبدال صمامات القلب .
= هو عمل جراحي لاستبدال واحد أو أكثر من صمامات القلب , مثل استبدال الأبهر أو تغيير صمام القلب لزرع صمام قلب جديد، صناعي أو بيولوجي، مكان الصمام المصاب،. ومن صمامات القلب التي تستبدل وهي أربع صمامات :
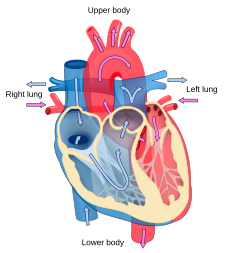
1-.الصمام التاجي (الذي يعرف أيضا باسم الصمام الميترالي)،
2-الصمام الثلاثي الشرفات (Tricuspid)،
4.والصمام الرئوي.
محتويات
1 سبب الإجراء
2 الإجراء
3 مضاعفات ومخاطر العملية
4 المراجع
5 وصلات إضافية
سبب الإجراء
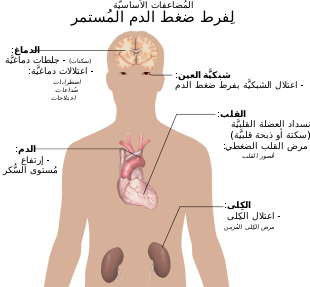
ان وظيفة صمامات القلب هي السماح بمرور الدم في حجرات القلب، باتجاه واحد، عند انقباض الاذينين والبطينين، حتى يصل الدم الذي يمر في القلب إلى الشرايين الرئيسية، وينطلق من هناك باتجاه الرئتين وبقية انحاء الجسم. عندما يتلف أحد الصمامات: على سبيل المثال بسبب تضيق شديد في الصمام أو اغلاق غير كاف للصمام (قصور صمامي)، لا يصل الدم إلى وجهته بشكل صحيح (يتدفق الدم ببطء أو بالاتجاه المعاكس)، مما يصعب على القلب اداء وظيفته بشكل سليم.
عندما يؤثر تضيق الصمام أو القصور الصمامي على وظيفة أو مبنى القلب، تكون هنالك حاجة لاصلاح أو استبدال صمام القلب.
بالعادة، تكون الاعراض المصاحبة لامراض الصمامات على النحو التالي: الشعور بالضعف، الم في الصدر، ضيق التنفس، الشعور بالتعب عند القيام بجهد بدني، وغيرها. اما مسببات امراض الصمامات فمتعددة ومختلفة، وهي تشمل: تلف الصمامات مع تقدم السن، العيوب الخلقية في الصمامات، والالتهابات البكتيرية التي تصيب الصمامات بشكل مباشر، وغيرها.
الإجراء
يتم إجراء تغير الصمام من خلال عدة طرق ومنها:
محتويات
1 سبب الإجراء
2 الإجراء
3 مضاعفات ومخاطر العملية
4 المراجع
5 وصلات إضافية
سبب الإجراء
ان وظيفة صمامات القلب هي السماح بمرور الدم في حجرات القلب، باتجاه واحد، عند انقباض الاذينين والبطينين، حتى يصل الدم الذي يمر في القلب إلى الشرايين الرئيسية، وينطلق من هناك باتجاه الرئتين وبقية انحاء الجسم. عندما يتلف أحد الصمامات: على سبيل المثال بسبب تضيق شديد في الصمام أو اغلاق غير كاف للصمام (قصور صمامي)، لا يصل الدم إلى وجهته بشكل صحيح (يتدفق الدم ببطء أو بالاتجاه المعاكس)، مما يصعب على القلب اداء وظيفته بشكل سليم.
عندما يؤثر تضيق الصمام أو القصور الصمامي على وظيفة أو مبنى القلب، تكون هنالك حاجة لاصلاح أو استبدال صمام القلب.
بالعادة، تكون الاعراض المصاحبة لامراض الصمامات على النحو التالي: الشعور بالضعف، الم في الصدر، ضيق التنفس، الشعور بالتعب عند القيام بجهد بدني، وغيرها. اما مسببات امراض الصمامات فمتعددة ومختلفة، وهي تشمل: تلف الصمامات مع تقدم السن، العيوب الخلقية في الصمامات، والالتهابات البكتيرية التي تصيب الصمامات بشكل مباشر، وغيرها.
الإجراء
يتم إجراء تغير الصمام من خلال عدة طرق ومنها:
1-اجراء يسمى باضع بسيط (minimal invasive) وهو عبارة عن القسطرة القلبية العلاجية.
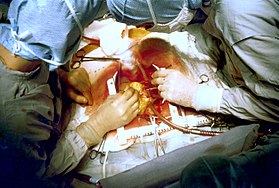
2-عملية جراحية .وهذه تكون في الحالات التي يجب فيها استبدال الصمام باكمله، تكون هنالك حاجة لاجراء عملية جراحية. خلال العملية الجراحية يعهد إلى الة القلب والرئة بمهمة تشغيل الدورة الدموية والتنفس (وهي عبارة عن مضخة خارجية لدم المريض، تعمل على تزويده بالاوكسجين وتنقية الجسم ) . استبدال الصمام المصاب بالصمام الجديد.
3- استبدال الصمام بالتنظير، وهي القيام بعملية ابسط واقل تعقيدا، مما يقلل المضاعفات.
مضاعفات ومخاطر العملية
تكمن مخاطر عملية تغير صممامات القلب في الأمور التالية: تلوث الشق الجراحي - غالبا ما يكون التلوث سطحيا وتتم معالجته بشكل موضعي. لكن في بعض الحالات النادرة، قد يؤدي لحدوث تلوث اشد خطورة في طبقات ما تحت الجلد، وحتى انه قد يصل إلى عظام الصدر. وقد يضطر الطبيب لفتح الشق مرة اخرى من اجل التخلص من مخلفات البكتيريا. النزيف - عادة ما يحصل النزيف في منطقة العملية الجراحية نتيجة لضرر موضعي يصيب الانسجة. قد يحدث النزيف مباشرة بعد العملية، خلال الساعات الـ 24 التي تليها، أو في بعض الحالات النادرة، بعد اسابيع أو أشهر من العملية الجراحية. ينجم النزيف عن تمزق اوعية دموية صغيرة أو كبيرة، أو بسبب توصيل غير صحيح للصمام (Leak). ندب – يتعلق تماثل الندبة الناتجة عن الشق الجراحي للشفاء بنوعية الـقطـب (الغـرز) وبالجينات. مخاطر التخدير -غالبا ما تكون مثل هذه الظواهر ناجمة عن الحساسية لادوية التخدير. في حالات نادرة جدا، من الممكن ان يحصل رد فعل خطير يؤدي إلى هبوط في ضغط الدم (صدمة تاقية –Anaphylactic shock). اصابة الاوعية الدموية الرئيسة في القلب –بسبب استخدام الادوات الحادة. التسبب بضرر لمبنى القلب – للصمامات الاخرى، عضلة القلب، أو غلافه. اضطراب انتظام دقات القلب– بسبب وجود الياف عضلة القلب على مقربة من الصمام. .
2-عملية جراحية .وهذه تكون في الحالات التي يجب فيها استبدال الصمام باكمله، تكون هنالك حاجة لاجراء عملية جراحية. خلال العملية الجراحية يعهد إلى الة القلب والرئة بمهمة تشغيل الدورة الدموية والتنفس (وهي عبارة عن مضخة خارجية لدم المريض، تعمل على تزويده بالاوكسجين وتنقية الجسم ) . استبدال الصمام المصاب بالصمام الجديد.
3- استبدال الصمام بالتنظير، وهي القيام بعملية ابسط واقل تعقيدا، مما يقلل المضاعفات.
مضاعفات ومخاطر العملية
تكمن مخاطر عملية تغير صممامات القلب في الأمور التالية: تلوث الشق الجراحي - غالبا ما يكون التلوث سطحيا وتتم معالجته بشكل موضعي. لكن في بعض الحالات النادرة، قد يؤدي لحدوث تلوث اشد خطورة في طبقات ما تحت الجلد، وحتى انه قد يصل إلى عظام الصدر. وقد يضطر الطبيب لفتح الشق مرة اخرى من اجل التخلص من مخلفات البكتيريا. النزيف - عادة ما يحصل النزيف في منطقة العملية الجراحية نتيجة لضرر موضعي يصيب الانسجة. قد يحدث النزيف مباشرة بعد العملية، خلال الساعات الـ 24 التي تليها، أو في بعض الحالات النادرة، بعد اسابيع أو أشهر من العملية الجراحية. ينجم النزيف عن تمزق اوعية دموية صغيرة أو كبيرة، أو بسبب توصيل غير صحيح للصمام (Leak). ندب – يتعلق تماثل الندبة الناتجة عن الشق الجراحي للشفاء بنوعية الـقطـب (الغـرز) وبالجينات. مخاطر التخدير -غالبا ما تكون مثل هذه الظواهر ناجمة عن الحساسية لادوية التخدير. في حالات نادرة جدا، من الممكن ان يحصل رد فعل خطير يؤدي إلى هبوط في ضغط الدم (صدمة تاقية –Anaphylactic shock). اصابة الاوعية الدموية الرئيسة في القلب –بسبب استخدام الادوات الحادة. التسبب بضرر لمبنى القلب – للصمامات الاخرى، عضلة القلب، أو غلافه. اضطراب انتظام دقات القلب– بسبب وجود الياف عضلة القلب على مقربة من الصمام. .











 مقالة مفصلة:
مقالة مفصلة: